استئوسارکوم استخوان بازو و روش های درمان آن
استئوسارکوم
استئوسارکوم نوع نادری از سرطان استخوان است که در آن سلول های سرطانی به صورت نامنظم استخوان تولید می کنند.
اگرچه استئوسارکوم می تواند افراد در هر سنی را تحت تاثیر قرار دهد، اما اغلب در کودکان و نوجوانان در حال رشد دیده می شود.
این تومور معمولا در انتهای استخوان های بلند، به ویژه در اطراف زانو و شانه ایجاد می شود، اما می تواند در هر جایی از بدن ایجاد شود. استئوسارکوم اصولا با شیمی درمانی و جراحی برای برداشتن تومور درمان می شود.
برخی از تومورها ممکن است تنها با جراحی درمان شوند. شیمی درمانی قبل از جراحی کمك شایانی به بهبود بیمار می کند.
تومور های استخوان بازو
بیشتر ناحیه بالای بازو را درگیر می کند، که تومور های این ناحیه از نظر تشخیصی و درمانی مزیت هایی نسبت به دیگر نواحی استخوان بازو دارند.
قسمت بالای استخوان بازو به طور کلی می تواند درگیر تمامی تومورهای استخوانی شود.
از بین خوشخیمی ها:
- (exostoses) اگزوستوز
- (bone cyst) کیست استخوانی
- (chondroma) کندروما
و از بین بدخیمی ها:
- (chondrosarcoma) کندروسارکوم
- متاستاز از کارسینوم جای دیگر بدن (metastatic carsinoma)
بیشتر رخ می دهد.
استئوسارکوم شایعترین تومور بدخیم استخوان است که از سلول های بنیادی مزانشیمی منشا می گیرد.
هنگامی که در ناحیه پروگزیمال هومروس رخ می دهد، با نتایج ضعیف همراه است.
ساختارهای عصبی عروقی متعددی در اطراف پروگزیمال هومروس وجود دارد.
تومورهای استخوانی که در قسمت فوقانی استخوان بازو ایجاد می شوند، مزایای مشخصی را برای تشخیص زودهنگام و درمان مؤثر به جراح و بیمار ارائه می دهند.
از این مزایا می توان به قابل لمس بودن تومور در این محل، دسترسی راحت تر آن برای جراحی و امکان ترکیب روش رادیکال با یک نتیجه پلاستیکی و عملکردی منصفانه، یعنی برداشتن یا پیوند استخوان، نام برد.
برداشتن انتهای فوقانی استخوان بازو به اندازه قطع عضو در درمان تومورهای بدخیم مفید است.
قسمت فوقانی استخوان بازو محل گاه به گاه تمام تومورهای استخوانی رایج و محل مورد علاقه برای اگزوستوزها، کیست های استخوانی و در میان بدخیمی ها، کندروسارکوم و کارسینوم متاستاتیک است. تومورهای ناشی از بافت همبند پیش غضروفی و پیش استخوانی یا در ارتباط با رشد غضروف، خوش خیم و بدخیم، غالب هستند.
بافت همبند اولیه که قادر به تشکیل غضروف و استخوان است، ممکن است باعث ایجاد تومورهای خوش خیم و بدخیم شود. علاوه بر این، تومورهای خوش خیم با چنین منشا ممکن است دچار تغییرات بدخیم شوند.
غضروف و تشکیل استخوان مشخصه این تومورها است و تخریب استخوان فقط در موارد بدخیم پیشرفته برجسته است.
اعضای خوش خیم گروه اگزوستوز و کندروما هستند.
بدخیم، کندروسارکوم و نوع اسکلروز کننده سارکوم استخوانی.
اگزوستوز به آسانی در فیلم اشعه ایکس با پایه یا ساقه استخوان طبیعی که از شکافی در پریوستوم بیرون زده و با کلاهک غضروفی پوشانده شده است، شناسایی می شود.
این عارضه معمولا بین ده تا بیست و پنج سالگی بروز می کند و اغلب در انتهای استخوان های بلند در محل اتصال تاندون دیده می شود. در قسمت فوقانی استخوان بازو شایع است.
گاهی اوقات، اگزوستوزهای متعدد به عنوان تظاهرات یک بیماری استخوانی مادرزادی ارثی رخ می دهد که باعث خم شدن استخوان ها و سایر ناهنجاری های اسکلتی می شود.
این تومورهای مادرزادی متعدد نباید تا پایان دوره رشد برداشته شوند. هر دو نوع منفرد و چندگانه ممکن است منجر به کندروسارکوم ثانویه شوند.
روش تشخیص:
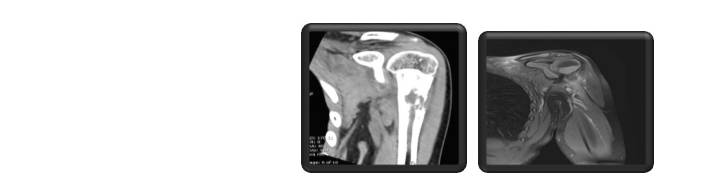
در اشعه ایکس و CT ساده، ظاهر رادیولوژیک می تواند نشان دهنده ضایعه استخوانی تهاجمی یا استئومیلیت باشد.
با این حال، تظاهرات بالینی درد به دنبال حداقل تروما و بدون علائم عفونی، استئومیلیت را بعید می سازد.
ظاهر لایه لایه واکنش پریوستال معمولا در سارکوم یوینگ بیشتر دیده می شود و ظاهر آفتاب سوختگی (sun burst) بیشتر در استئوسارکوم دیده می شود. با این حال، هر دو الگو را می توان در استئوسارکوم، سارکوم یوینگ و متاستازهای استئوبالستیک مشاهده کرد.
تست های تصویر برداری شامل:
- X-ray
- Computerized tomography (CT)
- Magnetic resonance imaging (MRI)
- Positron emission tomography (PET)
- Bone scan
برداشتن نمونه ای از سلول ها برای آزمایش (بیوپسی):
از بیوپسی برای جمع آوری نمونه ای از سلول های مشکوک، برای آزمایش آزمایشگاهی استفاده می شود.
آزمایش ها می توانند سرطانی بودن سلول ها را نشان دهند.
آزمایش های آزمایشگاهی می توانند نوع سرطان و تهاجمی بودن آن (درجه) را تعیین کنند.
انواع روش های بیوپسی مورد استفاده برای تشخیص استئوسارکوم عبارتند از:
بیوپسی سوزنی:
پزشک یک سوزن نازک را از طریق پوست وارد می کند و آن را به داخل تومور هدایت می کند. سوزن برای برداشتن قطعات کوچک بافت از تومور استفاده می شود.
بیوپسی جراحی:
پزشک یک برش از طریق پوست ایجاد می کند و کل تومور (بیوپسی اکسیزیونال) یا بخشی از تومور (بیوپسی برشی) را بر می دارد.
درمان:
درمان استئوسارکوم معمولا شامل جراحی و شیمی درمانی است.
پرتودرمانی ممکن است در شرایط خاصی یک گزینه باشد.
نوع درمان با توجه به ناحیه شروع سرطان، اندازه و شدت سرطان در نظر گرفته می شود.
پروگزیمال هومروس یکی از شایع ترین محل های تومورهای بدخیم اولیه یا متاستاتیک است.
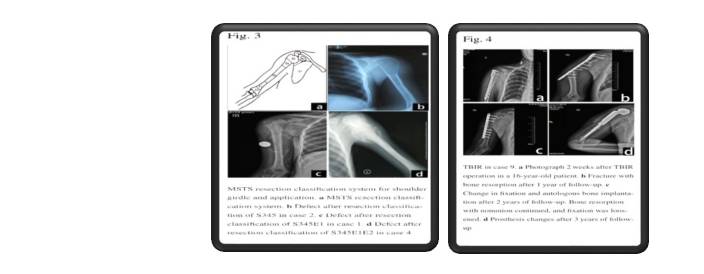
بازسازی شانه پس از برداشتن تومور بحث برانگیز است. هنگامی که رزکسیون داخل مفصلی انجام می شود، بازسازی بیولوژیکی (آلوگرافت استئوآرتیکولی و کاشت استخوان اتولوگ) ممکن است اولین انتخاب به جای بازسازی پروتز باشد.
شیمی درمانی:
درشیمی درمانی داروهایی استفاده می شود که سلول های سرطانی را از بین می برد. درمان شیمی درمانی معمولا ترکیبی از دو یا چند دارو است که می تواند به صورت انفوزیون در ورید (IV)، به شکل قرص یا از طریق هر دو روش تجویز شود.
برای استئوسارکوم، شیمی درمانی اغلب قبل از جراحی توصیه می شود (درمان نئوادجوانت).
پزشکان نحوه واکنش سلول های سرطانی به شیمی درمانی را برای درمان های بیشتر نظارت می کنند.
اگر استئوسارکوم در پاسخ به شیمی درمانی کوچک شود، ممکن است جراحی حفظ اندام را ممکن کند.
اگر استئوسارکوم به درمان پاسخ ندهد، ممکن است نشان دهنده تهاجمی بودن سرطان باشد.
پزشکان ممکن است ترکیب متفاوتی از داروهای شیمی درمانی را توصیه کنند یا عمل تهاجمی تری را برای اطمینان از حذف تمام سرطان پیشنهاد کنند.
شیمی درمانی همچنین می تواند پس از جراحی برای از بین بردن سلول های سرطانی باقیمانده استفاده شود.
اگر استئوسارکوم پس از جراحی عود کند یا به سایر نواحی بدن گسترش یابد، ممکن است شیمی درمانی برای کاهش رشد بیماری توصیه شود.
پرتو درمانی:
پرتودرمانی از پرتوهای پرانرژی مانند اشعه ایکس و پروتون ها برای از بین بردن سلول های سرطانی استفاده می کند.
پرتودرمانی ممکن است در شرایط خاصی یک گزینه باشد، مانند زمانی که جراحی امکان پذیر نیست یا جراحان نتوانند تمام سرطان را در طول عمل از بین ببرند.
در طول پرتودرمانی، پرتوهای انرژی از دستگاهی که در اطراف شما حرکت می کند، هنگامی که روی میز دراز کشیده اید، ارسال می شود.
پرتوها با دقت به ناحیه استئوسارکوم هدایت می شوند تا خطر آسیب به سلول های سالم اطراف را کاهش دهند.
عمل جراحی:
هدف از جراحی حذف تمام سلول های سرطانی است. اما برنامه ریزی این عمل همچنین در نظر می گیرد که چگونه بر توانایی شما در انجام زندگی روزمره تأثیر می گذارد. وسعت جراحی برای استئوسارکوم به عوامل مختلفی مانند اندازه تومور و محل آن بستگی دارد.
عمل های مورد استفاده برای درمان استئوسارکوم عبارتند از:
جراحی برای برداشتن سرطان (جراحی حفظ اندام):
بیشتر عمل های استئوسارکوم را می توان به گونه ای انجام داد که تمام سرطان را از بین ببرد و اندام را حفظ کند تا عملکرد آن حفظ شود.
این که آیا این روش یک گزینه است تا حدی به وسعت سرطان و مقدار عضله و بافتی که باید برداشته شود بستگی دارد.
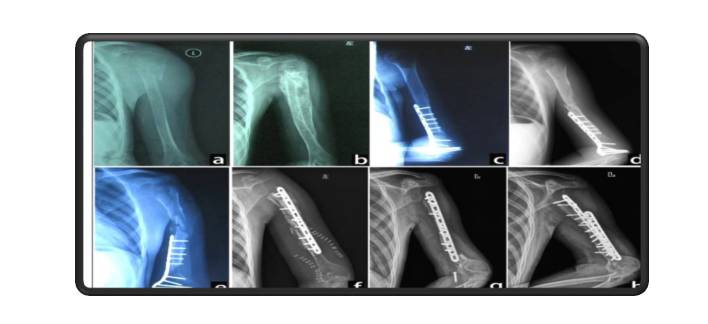
اگر بخشی از استخوان برداشته شود، جراح استخوان را بازسازی می کند. روش بازسازی به موقعیت خاص سرطان بستگی دارد، اما گزینه ها شامل پروتزهای فلزی یا پیوند استخوان است.
جراحی برای برداشتن اندام آسیب دیده (آمپوتاسیون):
با پیشرفت در جراحی حفظ اندام، نیاز به قطع عضو-برداشتن یك اندام یا بخشی از یک اندام-در طول سال ها بسیار کاهش یافته است. اگر قطع عضو ضروری باشد، پیشرفت در مفاصل پروتز می تواند به طور قابل توجهی نتایج و عملکرد را بهبود بخشد.
Postoperative management and follow-up
بی حرکتی فوری بعد از عمل به وسیله گچ گیری یا اسپلینت برای حداقل ۶ هفته اعمال می شود.
س از عمل جراحی، برای بیماران گچ قفسه سینه یا ارتز با ابداکشن ۹۵ درجه و موقعیت قدامی شانه ۱۵ درجه گرفته می شود تا اندام بی حرکت شود.
برای بیماران تمرینات اولیه دامنه حرکتی ملایم (ROM) آرنج (به جز پیوند کامل بازو)، مچ دست و دست توصیه می شود.
میانگین مدت زمان بی حرکتی در گچ قفسه سینه ۶ هفته است.
پس از برداشتن گچ یا بریس، بازو به مدت ۱ تا ۳ ماه دیگر در یک بند نگه داشته می شود. در همان زمان، بیماران تمرینات ROM فعال و فیزیوتراپی را شروع می کنند.
همه بیماران شیمی درمانی کمکی و پیگیری معمول را هر ۳ ماه برای ۲ سال اول، هر ۶ ماه برای ۲ سال بعد و هر ۱۲ ماه دریافت می کنن.
رادیوگرافی و تصویربرداری رزونانس مغناطیسی از اندام عمل شده و سی تی اسکن ریه در فواصل معمول انجام می شود.
درمان موفقیت آمیز بیماران مبتلا به استئوسارکوم مستلزم همکاری نزدیک در یک تیم با تجربه از جمله انکولوژیست های اطفال یا پزشکان، جراحان، پاتولوژیست ها و رادیولوژیست ها است.
بنابراین، درمان باید در مراکز تخصصی انجام شود که امکان دسترسی به طیف کامل مراقبت را فراهم کنند.
درمان باید شامل برداشتن کامل تمام نقاط تومور قابل تشخیص با جراحی و همچنین شیمی درمانی چند عاملی باشد.
رژیم شیمی درمانی باید شامل چندین یا همه چهار داروی زیر باشد:
دوکسوروبیسین، متوترکسات با دوز بالا همراه با لئوکوورین نجات، سیس پلاتین و ایفوسفامید. قبل از عمل (نئوادجوانت) و چند شیمی درمانی بعد از عمل (کمکی) باید ترجیح داده شود، زیرا امکان آماده سازی برای جراحی ایمن و تهیه پروتز مناسب برای هر بیمار را فراهم می کند.
انتخاب روش جراحی باید تحت تأثیر محل آناتومیک تومور اولیه، ارتباط آن با ساختارهای مجاور مانند عروق و اعصاب، سن بیمار و پتانسیل رشد بیمار و همچنین تحت تأثیر پاسخ تومور به شیمی درمانی قرار گیرد.
References
Huckstep RL, Sherry E. Replacement of the proximal humerus in primary bone tumours .1
[J] Aust N Z J Surg. 1996;66(2):97–۱۰۰٫ doi: 10.1111/j.1445-2197.1996.tb01121.x. [PubMed]
[CrossRef] [Google Scholar]
Liu T, Zhang Q, Guo X, et al. Treatment and outcome of malignant bone tumors of the .2
proximal humerus: biological versus endoprosthetic reconstruction [J]. BMC Musculoskelet
Disord, 2014,15(69. DOI: 10.1186/1471-2474-15-69. [PMC free article] [PubMed]
Ramos-Pascua LR, Sanchez-Herraez S, Casas-Ramos P, et al. Osteochondromas of the .3
proximal humerus. Diagnostic and therapeutic management [J] Rev Esp Cir Ortop
Traumatol. 2018;62(3):168–۱۷۷٫ doi: 10.1016/j.recot.2017.12.003. [PubMed]
[CrossRef] [Google Scholar]
Kumar VP, Satku K. Osteoarticular allografts for reconstruction in the proximal part of the .4
humerus after excision of a musculoskeletal tumor [J]. J Bone Joint Surg Am, 1992,74(1):152.
DOI: [PubMed]
Shin KH, Park HJ, Yoo JH, et al. Reconstructive surgery in primary malignant and .5
aggressive benign bone tumor of the proximal humerus [J] Yonsei Med J. 2000;41(3):304–
۳
aggressive benign bone tumor of the proximal humerus [J] Yonsei Med J. 2000;41(3):304–
۳۱۱٫ doi: 10.3349/ymj.2000.41.3.304. [PubMed] [CrossRef] [Google Scholar]
Shi SF, Dong Y, Zhang CL, et al. [Prosthesis replacement of the proximal humerus after the .6
resection of bone tumors] [J]. Chin J Cancer, 2010,29(1):121-124. DOI: [PubMed]
Cannon CP, Paraliticci GU, Lin PP, et al. Functional outcome following endoprosthetic .7
reconstruction of the proximal humerus [J] J Shoulder Elbow Surg. 2009;18(5):705–۷۱۰٫
doi: 10.1016/j.jse.2008.10.011. [PubMed] [CrossRef] [Google Scholar]
Khin YT, Peh WC, Lee VK, et al. Aggressive osteoblastoma of the proximal humerus [J]. .8
Singapore Med J, 2009,50(1):e1-e4. DOI: [PubMed]
Robert C. Major. 1931. Lesions of the Upper Humerus. Radiology 16: 224-231. doi:
. ۱۰٫۱۱۴۸/۱۶٫۲٫۲۲۴٫ https://pubs.rsna.org/doi/abs/10.1148/16.2.224


دیدگاه خود را ثبت کنید
Want to join the discussion?Feel free to contribute!